 Hipogonadyzm to patologiczny stan odnoszący się do zmniejszonego wydzielania hormonów płciowych wskutek upośledzenia czynności gonad. Może więc dotyczyć zarówno kobiet (gdy zaburzenie dotyczy jajników), jak i mężczyzn (gdy zaburzenie dotyczy jąder). Diagnostyką i leczeniem zajmuje się endokrynolog, nierzadko we współpracy z ginekologiem lub andrologiem.
Hipogonadyzm to patologiczny stan odnoszący się do zmniejszonego wydzielania hormonów płciowych wskutek upośledzenia czynności gonad. Może więc dotyczyć zarówno kobiet (gdy zaburzenie dotyczy jajników), jak i mężczyzn (gdy zaburzenie dotyczy jąder). Diagnostyką i leczeniem zajmuje się endokrynolog, nierzadko we współpracy z ginekologiem lub andrologiem.
Spis treści
Hipogonadyzm – przyczyny
Hipogonadyzm u mężczyzn definiuje się jako zespół objawów klinicznych będących konsekwencją braku lub spadku wydzielania testosteronu. Problem ten dotyczy nawet do 2% populacji dorosłych mężczyzn, a jego możliwe przyczyny dzieli się na:
- pierwotne – np. zespół Turnera, zespół Klinefeltera, wrodzone wady anatomiczne jąder, zespół niewrażliwości na androgeny;
- wtórne – choroby enrokrynologiczne (np. niedoczynność tarczycy, niedoczynność przysadki mózgowej), agenezja komórek Leydiga, starzenie się i tym samym upośledzenie czynności hormonalnej jąder, zanik jąder (np. wskutek choroby nowotworowej), kastracja.
W przypadku kobiet hipogonadyzm wiąże się z brakiem lub spadkiem produkcji i wydzielania estrogenów. Przyczyny również dzieli się na:
- pierwotne – wszelkie zespoły wrodzone i wady genetyczne (podobnie jak ma to miejsce w przypadku mężczyzn), wrodzone wady anatomiczne jajników;
- wtórne – choroby endokrynologiczne, nieprawidłowo przebiegający okres przedpokwitaniowy, menopauza, uszkodzenie jajników lub ich chirurgiczne usunięcie na drodze leczenia chorób.
Poważnymi czynnikami ryzyka hipogonadyzmu bez względu na płeć są ponadto:
- nadwaga i otyłość;
- przewlekła terapia glikokortykoidami;
- radioterapia;
- infekcja HIV.
Znalezienie możliwych przyczyn nie jest więc łatwe. Wymaga przeprowadzenia szczegółowych badań klinicznych.
Hipogonadyzm u kobiet
Hipogonadyzm u kobiet w okresie przedpokwitaniowym skutkuje między innymi:
- spowolnionym wzrostem piersi lub wręcz jego zahamowaniem;
- brakiem zaokrąglania się ciała w okolicach bioder;
- nieprawidłowym rozwojem narządów płciowych;
- opóźnieniem występowania pierwszej miesiączki.
W okresie popokwitaniowym objawy są typowe dla klasycznego niedoboru estrogenów, obejmują więc przede wszystkim:
- spadek libido;
- wypływ wydzieliny z piersi;
- uderzenia gorąca;
- zaburzenia miesiączkowania;
- zaburzenia snu;
- ból podczas stosunków seksualnych w związku z suchością pochwy;
- przewlekłe zmęczenie.
Hipogonadyzm u kobiet występuje rzadziej niż u mężczyzn, mimo tego jest realnym zagrożeniem. Częstość występowania gwałtownie wzrasta u kobiet w okresie menopauzy.
Hipogoonadyzm u mężczyzn
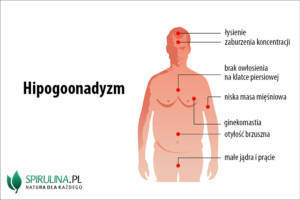
Hipogonadyzm męski jest szczególnie niebezpieczny w okresie przedpokwitaniowym, gdy nie doszło jeszcze w pełni do rozwinięcia męskich cech płciowych. Wówczas konsekwencje będą najmocniej zaznaczone i najbardziej uciążliwe dla pacjenta. Zalicza się do nich m.in.:
- wysoki wzrost przy nieproporcjonalnie długich kończynach;
- niską masę mięśniową, przy nadmiernym poziomie tkanki tłuszczowej;
- wysoką, kobiecą barwę głosu;
- małe jądra i prącie;
- brak charakterystycznego, męskiego owłosienia na ciele, np. na klatce piersiowej, nogach, twarzy czy w okolicach intymnych;
- ginekomastię, czyli powiększenie gruczołów piersiowych.
Hipogonadyzm występujący po uzyskaniu pełnej dojrzałości płciowej daje objawy kliniczne typowe dla niedoboru testosteronu, a więc np.:
- spadek libido;
- niepłodność w związku z oligospermią;
- łysienie;
- przerzedzenie owłosienia płciowego;
- spadek masy i siły mięśniowej;
- obniżenie gęstości mineralnej kości, co zwiększa podatność kości na złamania i pęknięcia.
Uważa się, że hipogonadyzm może dotyczyć nawet 15% mężczyzn powyżej 40. roku życia, zwłaszcza jeśli pojawia się u nich otyłość brzuszna, zespół metaboliczny lub cukrzyca typu 2.
Diagnostyka hipogonadyzmu
Hipogonadyzm można z łatwością zdiagnozować na podstawie badań krwi. Są one szybkie, proste, nieobarczone ryzykiem powikłań. W przypadku kobiet oznacza się poziom estrogenów w organizmie, zaś w przypadku mężczyzn – poziom androgenów, głównie testosteronu. Uzupełnieniem jest analiza innych parametrów z krwi, np. hormonów tarczycy, kortyzolu, panelu nerkowego i panelu wątrobowego, morfologia krwi. Da to wgląd w całościowy stan zdrowia pacjenta, zawężając poszukiwanie przyczyn hipogonadyzmu. Aby znaleźć przyczyny omawianego problemu, wykonuje się specjalistyczne badania zgodnie z podejrzeniami endokrynologa. Mogą to być badania obrazowe lub dalsze badania laboratoryjne, w tym genetyczne.
Hipogonadyzm – leczenie
Leczenie hipogonadyzmu skupia się na farmakoterapii. Kobiety otrzymują leki na bazie estrogenów, mężczyźni zaś – na bazie androgenów. Celem takiej terapii jest uzupełnienie niedoborów hormonalnych i tym samym przywrócenie prawidłowego funkcjonowania organizmu. Niektóre konsekwencje hipogonadyzmu leczy się chirurgicznie, np. ginekomastię u mężczyzn, w niektórych przypadkach zaś leczenie podstawowe można uzupełniać metodami naturalnymi, np. stosowaniem ziół zawierających naturalne estrogeny (np. koniczyna czerwona, pluskwica groniasta, niepokalanek pospolity) czy androgeny (czarnuszka siewna, kozieradka).

 Olej z czarnuszki w kapsułkach 100% naturalny
Olej z czarnuszki w kapsułkach 100% naturalnyCzarnuszka siewna (łac. Nigella sativa) to oryginalny, jakości premium produkt wykazujący wiele właściwości. Wykorzystywany jest m.in. przy zmienionej chorobowo skórze. Działa antygrzybicznie, przeciwwirusowo, antyalergicznie, przeciwwrzodowo, …
Zobacz tutaj ...
Bibliografia
- Rabijewski M., Zgliczyński W., Etiopatogeneza, rozpoznawanie i leczenie hipogonadyzmu u mężczyzn, Endokrynologia Polska, 3/2009.
- Durma A., Saracyn M., Durma A., Kołodziej M., Kamiński G., Hipogonadyzm męski – zalecenia praktyczne, Lekarz Wojskowy, 2/2023.
- Bajszczak K., Słowikowska-Hilczer J., Problemy terapeutyczne w zaburzeniach rozwoju płci, Pediatr Endocrinol Diabetes Metab 2016;24,1:25-30.






Zostaw komentarz