 Bakteryjne zapalenie pochwy to jedno z najczęściej diagnozowanych schorzeń w gabinecie ginekologicznym, które może rozwinąć się na każdym etapie życia. Częstotliwość zachorowań wzrasta jednak u kobiet aktywnych seksualnie oraz z niską higieną intymną. Leczenie jest dość proste i ma dobre rokowania, jednak powinno być wdrożone szybko.
Bakteryjne zapalenie pochwy to jedno z najczęściej diagnozowanych schorzeń w gabinecie ginekologicznym, które może rozwinąć się na każdym etapie życia. Częstotliwość zachorowań wzrasta jednak u kobiet aktywnych seksualnie oraz z niską higieną intymną. Leczenie jest dość proste i ma dobre rokowania, jednak powinno być wdrożone szybko.
Spis treści
Flora bakteryjna pochwy
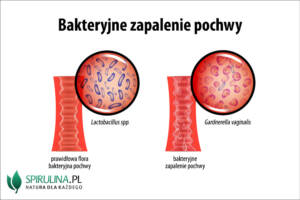
Biocenoza pochwy to inaczej zespół populacji wielu gatunków żywych organizmów bytujących w pochwie kobiety. Biocenoza i jej odczyn zmieniają się w czasie i podlegają wpływom endogennym i egzogennym. Różni się ona w poszczególnych etapach życia kobiety i zależy od aktywności hormonalnej organizmu. Podczas życia wewnątrzłonowego płód jest pozbawiony drobnoustrojów, jednak w trakcie przechodzenia przez kanał rodny zostaje skolonizowany przez mikroflorę pochwy matki. W pierwszych dniach życia noworodek pozostaje pod wpływem estrogenów matki. W okresie dojrzewania płciowego obserwuje się intensywny wzrost liczby pałeczek Lactobacillus spp., zaś odczyn pochwy staje się kwaśny (3,5-4,5).
Dokładna mikroflora zależy nie tylko od dnia cyklu miesiączkowego (podczas okresu liczba pałeczek kwasu mlekowego spada wskutek zmniejszonego stężenia estrogenów w surowicy oraz zwiększonego pH pochwy), ale i lat kobiety (w okresie okołomenopauzalnym ponownie obserwuje się znaczne zmiany w pochwie).
Bakteryjne zapalenie pochwy – przyczyny
Wiadomo już, że pochwa stale jest zasiedlana określonymi szczepami bakterii. W warunkach fizjologicznych stosunek ilościowy bakterii beztlenowych do tlenowych wynosi 5:2. Utrzymywanie stanu równowagi w składzie fizjologicznej mikroflory pochwy zależy od wytwarzania przez bakterie Lactobacillus spp. kwasów organicznych, nadtlenku wodoru i bakteriocyn oraz od utrzymywania wartości odczynu pochwy poniżej 4,5.
Około 90% przypadków bakteryjnego zapalenia pochwy wywołują Bacterial vaginosis (BV) lub grzybicze zapalenie sromu i pochwy. Zwiększenie pH pochwy powyżej górnej granicy normy świadczy o obecności nieprawidłowości w składzie mikroflory pochwy. Czynnikami ryzyka są:
- irygacje pochwy;
- duża liczba partnerów seksualnych lub nowy partner seksualny;
- stosowanie wewnątrzmacicznych wkładek antykoncepcyjnych;
- uprawianie seksu podczas menstruacji;
- palenie papierosów
- wczesny wiek rozpoczęcia współżycia;
- seks oralny;
- niedobory w pochwie pałeczek kwasu mlekowego;
- przewlekła antybiotykoterapia miejscowa lub ogólnoustrojowa;
- hormonalne środki antykoncepcyjne.
W przebiegu powyższych czynników dochodzi do nadmiernego rozwoju bakterii beztlenowych: Gardnerella vaginalis, Mobiluncus spp., Bacteroides spp., Prevotella spp., produkujących metabolity hamujące rozwój pałeczek Lactobacillus spp.
Bakteryjne zapalenie pochwy – objawy
W przebiegu bakteryjnego zapalenia pochwy obserwuje się następujące objawy:
- rybi zapach z pochwy;
- obfita, jednorodna, biała wydzielina z pochwy;
- zaczerwienienie i bolesność błon śluzowych pochwy;
- drobne nadżerki błon śluzowych pochwy;
- świąd sromu;
- dyspareunia;
- dyskomfort lub ból podczas stosunku seksualnego.
Bakteryjne zapalenie pochwy ma tendencję do nawrotów. Tym bardziej że kobiety często odstawiają przepisane przez lekarza leki tuż po zniknięciu niepokojących objawów. W rzeczywistości nie doszło jednak do całkowitego wyeliminowania patogenów, a wraz z upływem czasu namnażają się i ponownie wywołują dolegliwości.
Bakteryjne zapalenie pochwy – diagnostyka
Istnieje kilka metod diagnostycznych tej choroby:
- oznaczanie pH pochwy;
- wykonywanie posiewu wydzieliny;
- badanie stężeń amin aromatycznych.
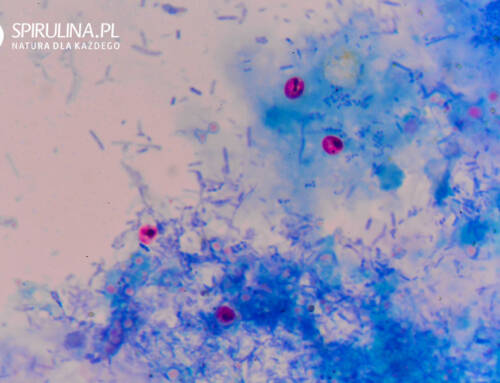
W preparatach mikroskopowych wymazów z pochwy widać tzw. komórki jeżowe – złuszczone komórki nabłonka pochwy opłaszczone bakteriami beztlenowymi. Taka diagnostyka może odbyć się w gabinecie ginekologicznym, choć nierzadko pacjentki wcześniej kupują w aptece zestaw do domowej oceny pH pochwy.
Bakteryjne zapalenie pochwy – leki
Leczenie opiera się na stosowaniu antybiotyków eliminujących infekcję bakteryjną w obrębie pochwy. Leki mogą być podawane doustnie lub miejscowo, w postaci kremów czy globulek dopochwowych. Większość schematów terapeutycznych opiera się głównie na metronidazolu i klindamycynie oraz tinidazolu. Jednocześnie należy szczególnie dbać o higienę intymną, stosując dedykowane do tego preparaty do higieny intymnej zawierające w składzie kwas mlekowy. Mając na uwadze fakt, że antybiotyki niszczą również florę pozytywną, zaleca się stosowanie dobrych probiotyków i spożywanie naturalnej żywności probiotycznej przez cały okres leczenia oraz do 2-3 tygodni po jego zakończeniu.

 Spirulina w tabletkach (100% naturalna)
Spirulina w tabletkach (100% naturalna)Spirulina posiada w pełni naturalne witaminy i minerały o wysokim stężeniu. W jej skład wchodzą m.in.: biotyna, beta-karoten, kwas foliowy, tiamina, niacyna, witamina D, E i inne witaminy oraz białko i błonnik. To też źródło cynku, magnezu, wapnia, żelaza
Zobacz tutaj ...
 Spirulina w proszku (100% naturalna)
Spirulina w proszku (100% naturalna)Spirulina w proszku to słodkowodna alga, zawierająca duże stężenie witamin, minerałów i innych, ważnych składników odżywczych. Wysoką jakość uzyskano dzięki odpowiednim warunkom klimatycznym, przestrzeganiu restrykcyjnych norm podczas hodowli i …
Zobacz tutaj ...
Bibliografia
- Wielgoś M., Pietrzak B., Bacterial vaginosis – diagnostyka i leczenie, Przegląd Menopauzalny, 5/2012.
- Romanik M., Wojciechowska-Wieja A., Martirosian G., Zapalenie pochwy powodowane przez bakterie tlenowe – problemy diagnostyki i leczenie, Ginekologia Polska, 78/2007.
- Miller M., Nawrotowe zapalenie sromu i pochwy – porady dotyczące leczenia, Ginekologia po Dyplomie, 5/2014.
- Miotła P., Praktyczne aspekty leczenia bakteryjnej waginozy oraz zakażeń pochwy o nieznanej etiologii – rola terapii skojarzonej, Ginekologia po Dyplomie, 5/2022.
- Bręborowicz G., Położnictwo i ginekologia, Wydawnictwo Lekarskie PZWL, Warszawa 2020.







Zostaw komentarz