Aktualizacja: 13 października 2022
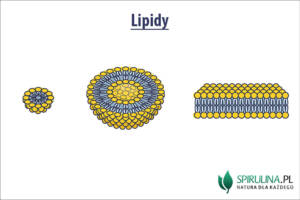 Hipobetalipoproteinemia to w praktyce niejednorodna grupa schorzeń przebiegających z zaburzeniami lipidowymi. Charakteryzują się one obniżeniem stężenia cholesterolu całkowitego we krwi poniżej 5 centyla, a także obniżeniem cholesterolu LDL lub apolipoproteiny B. Schorzenia mogą mieć podłoże pierwotne (wskutek mutacji genowej) lub wtórne (nabyte).
Hipobetalipoproteinemia to w praktyce niejednorodna grupa schorzeń przebiegających z zaburzeniami lipidowymi. Charakteryzują się one obniżeniem stężenia cholesterolu całkowitego we krwi poniżej 5 centyla, a także obniżeniem cholesterolu LDL lub apolipoproteiny B. Schorzenia mogą mieć podłoże pierwotne (wskutek mutacji genowej) lub wtórne (nabyte).
Spis treści
Hipobetalipoproteinemia – przyczyny
Hipobetalipoproteinemia to rzadko diagnozowana choroba metaboliczna, dziedziczona w sposób autosomalny dominujący. Jest wówczas konsekwencją mutacji monogenowych przynajmniej jednego z kilku znanych genów np. APOB lub PCSK9. Najczęściej diagnozuje się mutację genu APOB, zlokalizowanego na chromosomie 2. Powoduje ona skrócenie długości apolipoproteiny B – białka zbudowanego z 4536 aminokwasów, produkowanego w wątrobie. Przyczyny mutacji nie są jednak znane.
W przypadku hipobetalipoproteinemii wtórnej za przyczyny dolegliwości najczęściej podaje się przewlekłe stosowanie źle skomponowanej diety roślinnej (diety wegańskiej), długotrwałe przyjmowanie niektórych leków oraz powikłania chorobowe, np. przewlekłe zapalenie trzustki.
Hipobetalipoproteinemia – objawy
Choroba cechuje się obniżeniem poziomu lipoprotein zawierających apolipoproteinę w osoczu krwi, przy czym skład białkowy i lipidowy obecnych betalipoprotein nie odbiega od spotykanego w normalnych betalipoproteinach, zaś stężenie alfaprotein zawiera się w normie. Obraz kliniczny zależy od postaci choroby. W postaci heterozygotycznej miejsce ma upośledzony eksport produkowanych w wątrobie lipoprotein VLDL, w efekcie czego trójglicerydy kumulują się w hepatocytach (komórkach wątroby). Przebieg jest zwykle bezobjawowy, w niektórych przypadkach diagnozuje się jednak stłuszczenie wątroby i zwiększenie aktywności aminotransferaz. Z kolei w postaci homozygotycznej obserwuje się ciężki przebieg, ponieważ pojawiają się następujące objawy:
- zaburzenia wchłaniania tłuszczów;
- niedobór witamin rozpuszczalnych w tłuszczach;
- wymioty;
- biegunki tłuszczowe;
- niedokrwistość z obecnością akantocytów we krwi obwodowej;
- niedożywienie;
- upośledzenie rozwoju fizycznego.
Dodatkowo niedobory witamin prowadzą do ataksji, neuropatii i retinopatii, jeśli trwają przez dłuższy czas.
Diagnostyka
Chorobę diagnozuje się na podstawie szczegółowego wywiadu rodzinnego oraz badań krwi. Do jej stwierdzenia konieczne jest rozpoznanie hipobetalipoproteinemii u krewnego I stopnia, a także wykrycie charakterystycznego dla tej jednostki chorobowej lipidogramu.
Zobacz również: Profil lipidowy.
Hipobetalipoproteinemia – leczenie
Ze względu na brak znajomości przyczyn i dziedziczony charakter hipobetalipoproteinemii nie istnieje leczenie przyczynowe. W postaci heterozygotycznej na ogół nie wprowadza się żadnego leczenia. Jedynie w przypadku niskich poziomów witaminy A i witaminy E niezbędna jest ich suplementacja oraz modyfikacja diety. Leczenie postaci homozygotycznej zależy od objawów i dokładnego przebiegu klinicznego. Konieczne jest stosowanie diety niskotłuszczowej do końca życia chorego, przy czym jadłospis należy wzbogacić o witaminy rozpuszczalne w tłuszczach oraz o średniołańcuchowe trójglicerydy.

 Spirulina w tabletkach (100% naturalna)
Spirulina w tabletkach (100% naturalna)Spirulina posiada w pełni naturalne witaminy i minerały o wysokim stężeniu. W jej skład wchodzą m.in.: biotyna, beta-karoten, kwas foliowy, tiamina, niacyna, witamina D, E i inne witaminy oraz białko i błonnik. To też źródło cynku, magnezu, wapnia, żelaza
Zobacz tutaj ...
 Spirulina w proszku (100% naturalna)
Spirulina w proszku (100% naturalna)Spirulina w proszku to słodkowodna alga, zawierająca duże stężenie witamin, minerałów i innych, ważnych składników odżywczych. Wysoką jakość uzyskano dzięki odpowiednim warunkom klimatycznym, przestrzeganiu restrykcyjnych norm podczas hodowli i …
Zobacz tutaj ...
Bibliografia
- Sałacka A., Kotkowiak L., Hipobetalipoproteinemia rodzinna – opis przypadku, Medycyna Rodzinna, 1/2016.
- Seniuta J., Kuchar E., Zaleska I., Gruszka J., Hipobetalipoproteinemia rodzinna jako schorzenie często występujące w populacji polskich dzieci ze stłuszczeniem wątroby, Pediatria Współczesna. Gastroenterologia, Hepatologia i Żywienie Dziecka, 3/2012.







Zostaw komentarz